Utilidad de los neuromoduladores en la práctica clínica: visión del gastroenterólogo
DOI:
https://doi.org/10.52787/agl.v55i4.533Palabras clave:
Neuromoduladores, trastornos de la interacción cerebro intestino, microbiota, antidepresivos, tricíclicosResumen
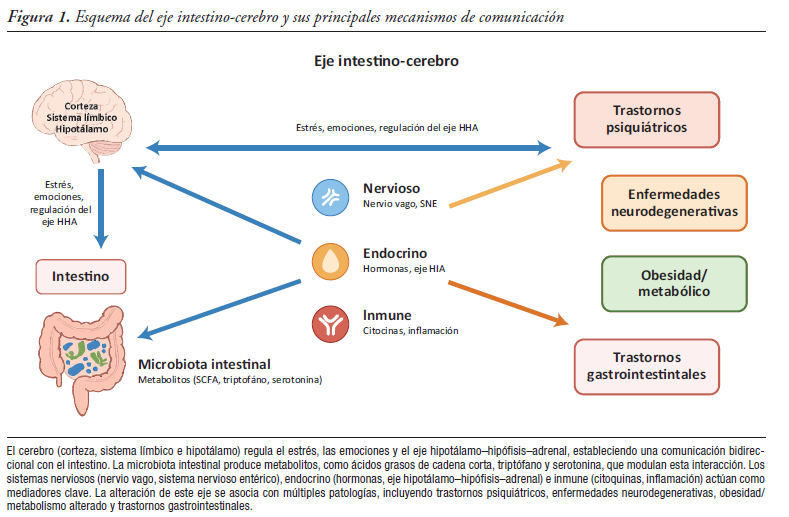
Los neuromoduladores se han convertido en una herramienta fundamental dentro de la gastroenterología moderna, especialmente en los trastornos de la interacción cerebro-intestino. Originalmente desarrollados para el manejo de trastornos psiquiátricos, estos fármacos han demostrado capacidad para modular el dolor visceral, la hipersensibilidad intestinal y la motilidad digestiva, actuando a través de mecanismos centrales y periféricos. Entre los neuromoduladores más utilizados se encuentran los antidepresivos tricíclicos, efectivos en la reducción del dolor abdominal; los inhibidores selectivos de la recaptación de serotonina, útiles en pacientes con ansiedad o depresión como comorbilidades; y los inhibidores de la recaptación de serotonina-noradrenalina, empleados en cuadros de dolor visceral con características neuropáticas. Otros fármacos como los gabapentinoides, la mirtazapina, la buspirona y ciertos antipsicóticos también han mostrado beneficios en fenotipos específicos. La selección del fármaco depende del perfil clínico del paciente, de sus comorbilidades, su tolerancia y del riesgo de efectos adversos, especialmente en pacientes ancianos y polimedicados. El manejo de los neuromoduladores se caracteriza por el uso de dosis iniciales bajas con incrementos graduales y el seguimiento cercano del paciente. Además, se recomienda un abordaje multidisciplinario que integre intervenciones no farmacológicas como la terapia cognitivo-conductual, la hipnoterapia dirigida al intestino y programas de mindfulness. Esta combinación potencia la eficacia clínica, reduce el estigma y mejora la calidad de vida, consolidando a los neuromoduladores como parte esencial del tratamiento integral de los trastornos de la interacción cerebro-intestino.
Citas
-1. Gómez-Escudero O, Coss-Adame E, Rao SS, et al. Clinical practice recommendations on the use of neuromodulators in gastroenterology: AMG-AMNM expert joint review. Rev Gastroenterol Mex. 2025;90(1):45-58.
-2. Drossman DA, Tack J, Ford AC, et al. Neuromodulators for functional gastrointestinal disorders (disorders of gut-brain interaction): a Rome Foundation Working Team report. Gastroenterology. 2018;154(4):1140-71.e1.
-3. Mogilevski T. The bi-directional role of the gut-brain axis in inflammatory and other gastrointestinal diseases. Curr Opin Gastroenterol. 2021;37(6):565-71.
-4. Aljeradat B, Kaddoumi A, Qinna NA, et al. Neuromodulation and the Gut-Brain Axis: Therapeutic Mechanisms and Implications for Gastrointestinal and Neurological Disorders. Pathophysiology. 2024;31(2):234-51.
-5. Camilleri M. Peripheral mechanisms in irritable bowel syndrome. N Engl J Med. 2012;367(17):1626-35.
-6. Fleming MA 2nd, Ehsan L, Moore SR, Levin DE. The enteric nervous system and its emerging role as a therapeutic target. Gastroenterol Res Pract. 2020;2020:8024171.
-7. Chanpong A, Borrelli O, Thapar N. Recent advances in understanding the roles of the enteric nervous system. Fac Rev. 2022;11:7.
-8. Carabotti M, Scirocco A, Maselli MA, Severi C. The gut-brain axis: interactions between enteric microbiota, central and enteric nervous systems. Ann Gastroenterol. 2015;28(2):203-9.
-9. O’Riordan KJ, Moloney GM, Keane L, Clarke G, Cryan JF. The gut microbiota–immune–brain axis: therapeutic implications. Cell Rep Med. 2025;6(3):101982.
-10. Almonajjed MB, Wardeh M, Atlagh A, Ismaiel A, Popa SL, Rusu F, Dumitrascu DL. Impact of microbiota on irritable bowel syndrome pathogenesis and management: a narrative review. Medicina (Kaunas). 2025;61(1):109.
-11. Chang L, Wei Y, Hashimoto K. Brain-gut-microbiota axis in depression: A historical overview and future directions. Brain Res Bull. 2022;182:44-56.
-12. Liu L, Wang H, Chen X, Zhang Y, Zhang H, Xie P. Gut microbiota and its metabolites in depression: from pathogenesis to treatment. eBioMedicine. 2023;90:104527.
-13. Li Z, Bi T. Causal effects of gut microbiota, metabolites, immune cells, liposomes, and inflammatory proteins on anorexia nervosa: A mediation joint multi-omics Mendelian randomization analysis. J Affect Disord. 2025;368:343-58.
-14. Deng Y, Zhou M, Wang J, Yao J, Yu J, Liu W, Wu L, Wang J, Gao R. Involvement of the microbiota-gut-brain axis in chronic restraint stress: disturbances of the kynurenine metabolic pathway in both the gut and brain. Gut Microbes. 2021;13(1):1869501.
-15. Gawlik-Kotelnicka O, Burzyński J, Rogalski J, Skowrońska A, Strzelecki D. Probiotics may be useful for drug-induced liver dysfunction in patients with depression – A secondary analysis of a randomized clinical trial. Clin Nutr ESPEN. 2024;63:604-14.
-16. Xie Y, Zhu H, Yuan Y, Guan X, Xie Q, Dong Z. Baseline gut microbiota profiles affect treatment response in patients with depression. Front Microbiol. 2024;15:1429116.
-17. Gruenbaum BF, Merchant KS, Zlotnik A, Boyko M. Gut Microbiome Modulation of Glutamate Dynamics: Implications for Brain Health and Neurotoxicity. Nutrients. 2024;16:4405. https://doi.org/10.3390/nu16244405
-18. Cheng J, Hu H, Ju Y, Liu J, Wang M, Liu B, Zhang Y. Gut microbiota-derived short-chain fatty acids and depression: deep insight into biological mechanisms and potential applications. Gen Psychiatry. 2024;37:e101374. https://doi.org/10.1136/gpsych-2023-101374
-19. Kukucka O, Ferencova N, Visnovcova Z, Ondrejka I, Hrtanek I, Kovacova V, Macejova A, Mlyncekova Z, Tonhajzerova I. Mechanisms Involved in the Link between Depression, Antidepressant Treatment, and Associated Weight Change. Int J Mol Sci. 2024;25(8):4511. https://pubmed.ncbi.nlm.nih.gov/38674096/
-20. Nikolova VL, Smith MRB, Hall LJ, Cleare AJ, Stone JM, Young AH. Perturbations in gut microbiota composition in psychiatric disorders: a review and Meta-analysis. JAMA Psychiatry. 2021;78(12):1343-54. https://doi.org/10.1001/jamapsychiatry.2021.2573
-21. Borgiani G, Possidente C, Fabbri C, Oliva V, Bloemendaal M, Arias Vasquez A, Dinan TG, Vieta E, Menchetti M, De Ronchi D, Serretti A, Fanelli G. The bidirectional interaction between antidepressants and the gut microbiota: are there implications for treatment response? Int Clin Psychopharmacol. 2024;40(1):3-26. https://doi.org/10.1097/YIC.0000000000000533
-22. Miller AH. Advancing an inflammatory subtype of major depression. Am J Psychiatry. 2025;182(6):516-24. https://pubmed.ncbi.nlm.nih.gov/40329642/
-23. Frank P, Jokela M, Batty GD, et al. Association between systemic inflammation and individual symptoms of depression: a pooled analysis of 15 population-based cohort studies. Am J Psychiatry. 2021;178(12):1107-18. https://pubmed.ncbi.nlm.nih.gov/34645276/
-24. Özçete ÖD, Banerjee A, Kaeser PS. Mechanisms of neuromodulatory volume transmission. Mol Psychiatry. 2024;29(11):3680-93. https://pubmed.ncbi.nlm.nih.gov/38789677/
-25. Merighi A, Salio C, Ferrini F, Lossi L. Neuromodulatory function of neuropeptides in the normal CNS. J Chem Neuroanat. 2011;42(4):276-87. https://pubmed.ncbi.nlm.nih.gov/21385606/
-26. Mearin F, Lacy BE, Chang L, Chey WD, Lembo AJ, Simren M, Spiller R. Bowel Disorders. Gastroenterology. 2016:S0016-5085(16)00222-5. https://pubmed.ncbi.nlm.nih.gov/27144627/
-27. Lacy BE, Pimentel M, Brennan T, et al. ACG Clinical Guideline: Management of Irritable Bowel Syndrome. Am J Gastroenterol. 2021;116(1):17-44.
-28. Luo Y, Keefer L. The Clinical value of brain-gut behavioral therapies for functional esophageal disorders and symptoms. Neurogastroenterol Motil. 2022;34(8):e14373.
-29. Ford AC, Lacy BE, Harris LA, et al. Effect of antidepressants and psychological therapies in irritable bowel syndrome: an updated systematic review and meta-analysis. Am J Gastroenterol. 2019;114(1):21-39.
-30. Ford AC, Wright-Hughes A, Alderson SL, et al. Amitriptyline at low-dose and titrated for irritable bowel syndrome as second-line treatment in primary care (ATLANTIS): a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet. 2023;402(10414):1773-85.
-31. Sobin WH, Heinrich TW, Drossman DA. Central neuromodulators for treating EIC functional GI disorders: a primer. Am J Gastroenterol. 2017;112(5):693-702.
-32. Tack J, Janssen P, Masaoka T, Farré R, Van Oudenhove L. Efficacy of buspirone, a fundus-relaxing drug, in patients with functional dyspepsia. Clin Gastroenterol Hepatol. 2012;10(11):1239-45.
-33. Tack J, Ly HG, Carbone F, et al. Efficacy of mirtazapine in patients with functional dyspepsia and weight loss. Clin Gastroenterol Hepatol. 2016;14(3):385-392.e4.
-34. Keefer L, Ko CW, Ford AC. AGA Clinical Practice Update on Management of Chronic Gastrointestinal Pain in Disorders of Gut–Brain Interaction: Expert Review. Clin Gastroenterol Hepatol. 2021;19:2481-2488.e1. https://doi.org/10.1016/j.cgh.2021.07.006
-35. Osborn DPJ, Petersen I, Beckley N, Walters K, Nazareth I, Hayes J. Weight change over two years in people prescribed olanzapine, quetiapine and risperidone in UK primary care: Cohort study in THIN, a UK primary care database. J Psychopharmacol. 2018;32:1098-103. https://doi.org/10.1177/0269881118780011
-36. Haghbin H, Zakirkhodjaev N, Husain FF, Lee-Smith W, Aziz M. Risk of Gastrointestinal Bleeding with Concurrent Use of NSAID and SSRI: A Systematic Review and Network Meta-Analysis. Dig Dis Sci. 2023;68:1975-82. https://doi.org/10.1007/s10620-022-07788-y
-37. Hanna-Jairala I, Drossman DA. Central Neuromodulators in Irritable Bowel Syndrome: Why, How, and When. Am J Gastroenterol. 2024;119:1272-84. https://doi.org/10.14309/ajg.0000000000002800
-38. Wright-Hughes A, Ow PL, Alderson SL, Ridd MJ, Foy R, Bishop FL, et al. Predictors of response to low-dose amitriptyline for irritable bowel syndrome and efficacy and tolerability according to subtype: post hoc analyses from the ATLANTIS trial. Gut. 2025;74:728-39. https://doi.org/10.1136/GUTJNL-2024-334490
-39. Stanculete MF, Dumitrascu DL, Drossman DA. Neuromodulators in the Brain-Gut Axis: their Role in the Therapy of the Irritable Bowel Syndrome. J Gastrointest Liver Dis. 2021;30:517-25. https://doi.org/10.15403/jgld-4090
-40. Fornaro M, Cattaneo CI, De Berardis D, Ressico FV, Martinotti G, Vieta E. Antidepressant discontinuation syndrome: A state-of-the-art clinical review. Eur Neuropsychopharmacol. 2023;66:1-10. https://doi.org/10.1016/j.euroneuro.2022.10.005
-41. Haskard Zolnierek KB, Dimatteo MR. Physician communication and patient adherence to treatment: A meta-analysis. Med Care. 2009;47:826-34. https://doi.org/10.1097/MLR.0b013e31819a5acc
-42. Palsson OS, Ballou S. Hypnosis and Cognitive Behavioral Therapies for the Management of Gastrointestinal Disorders. Curr Gastroenterol Rep. 2020;22(7):31.
-43. Adler EC, Levine EH, Ibarra AN, Boparai ES, Hung YY, McCrary QD, et al. Hipnoterapia dirigida al intestino para el síndrome del intestino irritable: una revisión sistemática y un metaanálisis. Neurogastroenterol Motil. 2025;37(7):e70037. https://doi.org/10.1111/nmo.70037
-44. Roger AH, Gudleski GD, Quigley BM, Zvolensky MJ, Lackner JM. Catastrofización del dolor y resultados clínicos en pacientes que reciben una nueva terapia cognitivo-conductual para el síndrome del intestino irritable: un enfoque terapéutico experimental. Behav Ther. 2023;54(4):623-36. https://doi.org/10.1016/j.beth.2023.01.004
-45. Radu M, Moldovan R, Pintea S, Băban A, Dumitrașcu DL. Predictores de resultados en intervenciones cognitivas y conductuales para el síndrome del intestino irritable. Un metaanálisis. J Gastrointest Liver Dis. 2018;27(3):257-63. https://doi.org/10.15403/jgld.2014.1121.273.b
-46. Wallén H, Lindfors P, Andersson E, Hedman-Lagerlöf E, Hesser H. Retorno de la inversión en terapia de exposición por internet para el síndrome del intestino irritable: un ensayo controlado aleatorizado. BMC Gastroenterol. 2021;21(1):289. https://doi.org/10.1186/s12876-021-01867
-47. Hasan SS, Pearson JS, Morris J, Whorwell PJ. Hipnoterapia por Skype para el síndrome del intestino irritable: efectividad y comparación con el tratamiento presencial. Int J Clin Exp Hypn. 2019;67(1):69-80. https://doi.org/10.1080/00207144.2019.1553766
-48. Császár-Nagy N, Bókkon I. Hipnoterapia y SII: ¿memoria de estrés implícita a largo plazo en el ENS? Heliyon. 2023;9(1):e12751. https://doi.org/10.1016/j.heliyon.2022.e1275
-49. Lee HH, Choi YY, Choi MG. La eficacia de la hipnoterapia en el tratamiento del síndrome del intestino irritable: una revisión sistemática y metaanálisis. J Neurogastroenterol Motil. 2014;20(2):152-62. https://doi.org/10.5056/jnm.2014.20.2.152
-50. Baboș CI, Leucuța DC, Dumitrașcu DL. Meditación y síndrome del intestino irritable: una revisión sistemática y un metaanálisis. J Clin Med. 2022;11(21):6516. https://doi.org/10.3390/jcm11216516
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Karla Rocío García-Zermeño, Jorge E Aquino-Matus, Joanna Jiménez Pavón, José María Remes-Troche

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.












