Detección de hepatitis C y disparidad de género en las tasas de positividad en Argentina: un estudio multicéntrico
DOI:
https://doi.org/10.52787/agl.v56i1.595Palabras clave:
Hepatitis C/epidemiología, pruebas serológicas, tamizaje masivo, factores relacionados con el sexo, mortalidad, Argentina/epidemiologíaResumen
Introducción. La seropositividad al anti-VHC es un problema de salud pública en Argentina, con posibles disparidades según el género. Estimamos la seropositividad al anti-VHC en una red multicéntrica de laboratorios públicos, describimos las diferencias según el género y examinamos la asociación con la mortalidad por todas las causas.
Métodos. Se realizó un estudio observacional retrospectivo con pruebas centralizadas de inmunoensayo quimioluminiscente en el Hospital El Cruce, utilizando muestras de 64 centros públicos, desde el 1° de enero de 2013 al 31 de diciembre de 2023. Los análisis se realizaron a nivel de paciente (primera prueba por persona); se calculó la positividad por centro de análisis. La información sobre el estado vital se obtuvo de los registros hospitalarios y del RENAPER (fecha límite: diciembre de 2024). Se evaluó la mortalidad según el estado serológico anti-VHC mediante regresión logística, con un emparejamiento pre-especificado 2:1 por edad, género y centro de análisis.
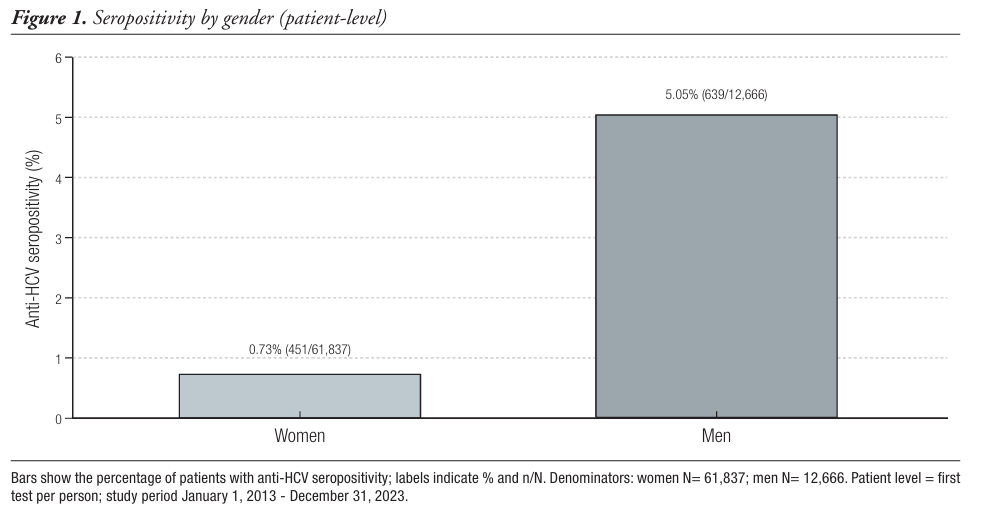
Resultados. De los 74.503 adultos sometidos a pruebas, 1.101 (1,48%) fueron anti-VHC positivos. De los pacientes estudiados, 83,0% fueron mujeres (61.837/74.503) y 17,0% hombres (12.666/74.503). Según el sexo, la seropositividad fue 0,73% entre las mujeres (451/61.837) y 5,05% entre los hombres (639/12.666). La positividad por prueba fue 0,5% en los centros periféricos (451/90.194) y 5,1% en el hospital (922/18.082). Entre las personas anti-VHC positivas, el 25,0% (275/1.101) había fallecido a la fecha de corte. En una cohorte emparejada 2:1 por edad, sexo y centro, la positividad al anti-VHC se asoció con un riesgo mayor de muerte (OR ajustado 4,75; IC del 95%: 3,82–5,94; p < 0,001).
Conclusiones. Los varones fueron estudiados con menor frecuencia que las mujeres (17,0% versus 83,0% de los testeados), aunque tenían una probabilidad mayor de ser positivos para el anti-VHC (5,05% versus 0,73% según el género). Las políticas de tamizaje deberían priorizar el incremento de las pruebas entre los hombres, especialmente en los entornos hospitalarios de alto rendimiento, garantizando una vinculación rápida con la asistencia del paciente. La asociación entre la seropositividad al anti-VHC y una mayor mortalidad refuerza la urgencia de estas acciones.
Citas
-1. World Health Organization. Global health sector strategy on viral hepatitis 2016–2021: towards ending viral hepatitis. Geneva: World Health Organization; 2016.
-2. Averhoff FM, Glass N, Holtzman D. Global burden of hepatitis C: considerations for healthcare providers in the United States. Clin Infect Dis. 2012;55(Suppl 1):S10–S15. doi:10.1093/cid/cis361.
-3. Kretzer IF, Livramento A do, Cunha J da, Gonçalves SN, Tosin I, Spada C, et al. Hepatitis C worldwide and in Brazil: silent epidemic—data on disease including incidence, transmission, prevention, and treatment. ScientificWorldJournal. 2014;2014:827849. doi:10.1155/2014/827849.
-4. Petruzziello A, Marigliano S, Loquercio G, Cozzolino A, Cacciapuoti C. Global epidemiology of hepatitis C virus infection: an update of the distribution and circulation of hepatitis C virus genotypes. World J Gastroenterol. 2016;22(34):7824-7840. doi:10.3748/wjg.v22.i34.7824.
-5. Gaite LA, Marciano S, Galdame OA, Gadano AC. Hepatitis C in Argentina: epidemiology and treatment. Hepat Med. 2014;6:35-43.
-6. Alessandrini R, Calfunao D, Perez R, Torresin J, Bouza MF. Point-of-care testing for HCV and HBV infection: first experience in Patagonia, Argentina. Int J Infect Dis. 2018;73(Suppl 1):206. doi:10.1016/j.ijid.2018.04.3881.
-7. McCombs JS, Matsuda T, Tonnu-Mihara I, Saab S, Hines P, L’Italien G, et al. The risk of long-term morbidity and mortality in patients with chronic hepatitis C. JAMA Intern Med. 2014;174(2):204-212. doi:10.1001/jamainternmed.2013.12505.
-8. Neal KR. Excess mortality rates in a cohort of patients infected with the hepatitis C virus: a prospective study. Gut. 2007;56(8):1098-1104. doi:10.1136/gut.2006.113217.
-9. Omland LH, Jepsen P, Krarup H, Schønning K, Lind B, Kromann-Andersen H, et al. Increased mortality among persons infected with hepatitis C virus. Clin Gastroenterol Hepatol. 2011;9(1):71-78. doi:10.1016/j.cgh.2010.09.014.
-10. Vaidya V, Partha G, Karmakar M. Gender differences in utilization of preventive care services in the United States. J Womens Health (Larchmt). 2012;21(2):140-145. doi:10.1089/jwh.2011.2876.
-11. Mendizabal M, et al. Prevalence of hepatitis C in Buenos Aires Province: a population-based study. J Viral Hepat. 2020;27(12):1320-1327. doi:10.1111/jvh.13363.
-12. Cobos M, Hidalgo G, Soratti C. Serologic profile of donors in Argentina. Transplant Proc. 2023;55(6):1473-1476. doi:10.1016/j.transproceed.2023.03.076.
-13. Flichman D, Blejer JL, Livellara BI, Ré V, Bartoli S, Bustos JA, et al. Prevalence and trends of markers of hepatitis B, C, and HIV in Argentine blood donors. BMC Infect Dis. 2014;14:218. doi:10.1186/1471-2334-14-218.
-14. Lacey C, Ellen S, Devlin H, Wright E, Mijch A. Hepatitis C in psychiatry inpatients: testing rates, prevalence and risk behaviours. Australas Psychiatry. 2007;15(4):315-319. doi:10.1080/10398560701358113.
-15. Adaszko D, et al. Epidemiología de la hepatitis C en Argentina: revisión sistemática. Buenos Aires: Ministerio de Salud de la Nación; 2017.
-16. Cobo B, Cruz CT, Dick P. Gender and racial inequalities in the access to and the use of Brazilian health services [dataset]. Figshare. 2022. doi:10.6084/m9.figshare.19922366.
-17. Lin CF, Shiau TJ, Ko YC, Chen PH, Wang JD. Prevalence and determinants of biochemical dysfunction of the liver in Atayal aboriginal community of Taiwan: is betel nut chewing a risk factor? BMC Gastroenterol. 2008;8:13. doi:10.1186/1471-230X-8-13.
-18. El-Kamary SS, Jhaveri R, Shardell M. All-cause, liver-related, and non–liver-related mortality among HCV-infected individuals in the general US population. Clin Infect Dis. 2011;53(2):150-157. doi:10.1093/cid/cir306.
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2026 Manuel Barbero, Ignacio Roca, Lucía Navarro, Nicolás Domínguez, Omar Galdame, María Del Carmen Puente, Laura González, Lucía Guillén, María Virginia Gustincic, Fernando Cairo

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.












