Redefiniendo la evaluación endoscópica inicial de los síntomas esofágicos: hacia un paradigma diagnóstico basado en la precisión
DOI:
https://doi.org/10.52787/agl.v56i1.601Resumen
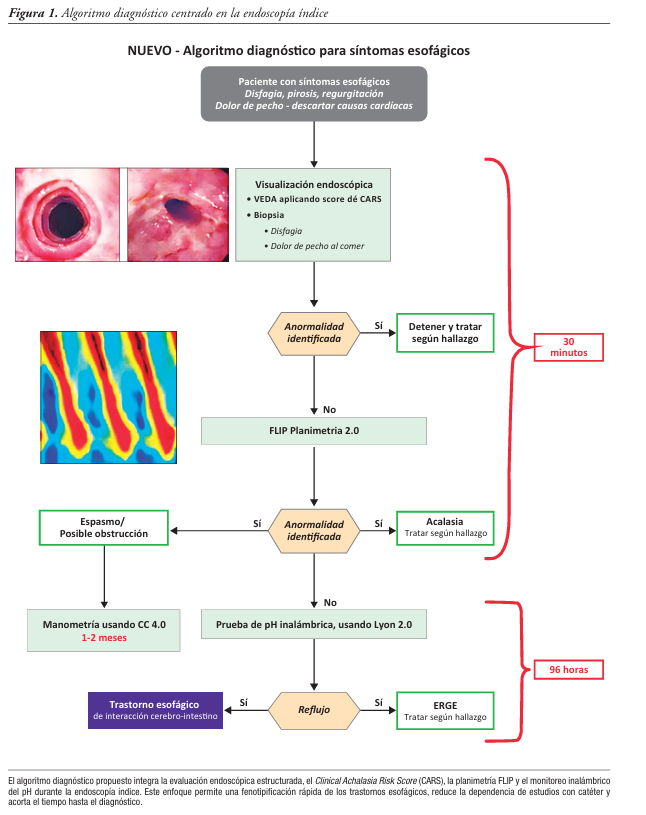
Los síntomas esofágicos -incluyendo la disfagia, la pirosis, la regurgitación y el dolor torácico no cardiogénico- se encuentran entre las indicaciones más frecuentes de derivación a gastroenterología. A pesar de su elevada prevalencia, el establecimiento de un diagnóstico etiológico definitivo continúa siendo un desafío clínico relevante, debido a la marcada superposición de perfiles sintomáticos entre la enfermedad por reflujo gastroesofágico, la esofagitis eosinofílica, los trastornos motores esofágicos y los trastornos de la interacción intestino-cerebro. Los paradigmas diagnósticos vigentes se basan, en general, en estrategias secuenciales que con frecuencia comienzan con un tratamiento empírico con inhibidores de la bomba de protones, seguido de una endoscopía digestiva alta y, cuando esta no resulta concluyente, de estudios funcionales esofágicos basados en catéter. Este enfoque se asocia a tiempos diagnósticos prolongados, estudios incompletos por mala tolerancia, demoras en el acceso a centros especializados y un incremento sustancial de los costos sanitarios. Los avances recientes en las tecnologías endoscópicas y funcionales ofrecen la oportunidad de replantear de manera fundamental la evaluación de los síntomas esofágicos. La integración de herramientas de estratificación endoscópica de riesgo -como el Clinical Achalasia Risk Score- junto con la planimetría mediante Functional Lumen Imaging Probe y el monitoreo inalámbrico del pH, permite realizar una evaluación fisiológica integral durante la endoscopía índice, bajo sedación, optimizando el rendimiento diagnóstico del procedimiento. Esta estrategia tiene el potencial de reducir significativamente la incertidumbre diagnóstica, acortar el tiempo hasta el diagnóstico definitivo y disminuir la dependencia de estudios con catéter mal tolerados. En esta revisión se sintetiza la evidencia emergente que respalda un paradigma diagnóstico centrado en la endoscopía índice como evento diagnóstico central e integrador. Se analizan las limitaciones de los métodos diagnósticos tradicionales, se revisan los principios fisiológicos y la utilidad clínica de la planimetría mediante Functional Lumen Imaging Probe y el monitoreo inalámbrico de reflujo. Se propone un algoritmo práctico que integra esas herramientas, con el objetivo de brindar una atención de precisión y eficiente, orientada a mejorar el rendimiento diagnóstico y la toma de decisiones terapéuticas en los pacientes con síntomas esofágicos. Dado que la evidencia disponible es emergente y se concentra en centros con experiencia, el algoritmo propuesto debe interpretarse como un marco pragmático para optimizar la secuencia diagnóstica, sujeto a validación prospectiva y adaptación al contexto local.
Citas
-1. Aziz Q, Fass R, Gyawali CP, Miwa H, Pandolfino JE, Zerbib F. Functional esophageal disorders. Gastroenterology. 2016;150(6):1368-1379. DOI: 10.1053/j.gastro.2016.02.012
-2. Veldhuyzen van Zanten SJ, et al. Diagnostic delay in refractory GERD. Am J Gastroenterol. 2006;101(11):2457-2462.
-3. Kessing BF, et al. Esophageal achalasia: diagnostic delay and clinical impact. Dis Esophagus. 2014;27(7):641-648.
-4. Ellison A, Peller M, Nguyen AD, Carlson DA, Pandolfino JE, Triggs JR, et al. An endoscopic scoring system for achalasia: the CARS score. Gastrointest Endosc. 2024;100(3):417-428.e1.
-5. Carlson DA, Li M, Fass O, Pitisuttithum P, Goudie E, Kou W, et al. A combined endoscopy and functional lumen imaging probe planimetry approach can expedite diagnosis of esophageal motility disorders. Gastrointest Endosc. 2025;102(6):811-821.e4. DOI: 10.1016/j.gie.2025.03.1329
-6. Gyawali CP, et al. Evaluation of GERD symptoms beyond PPI response. Clin Gastroenterol Hepatol. 2018;16(7):984-990.
-7. Taft TH, Carlson DA, Marchese SH, Triggs JR, Pandolfino JE. Initial assessment of medical post-traumatic stress among patients with chronic esophageal diseases. Neurogastroenterol Motil. 2023;35(5):e14540.
-8. Lundell LR, Dent J, Bennett JR, Blum AL, Armstrong D, Galmiche JP, et al. Endoscopic assessment of oesophagitis: clinical and functional correlates. Gut. 1999;45(2):172-180.
-9. Carlson DA, Gyawali CP, Khan A, Huo D, Pandolfino JE. Classifying esophageal motility by FLIP planimetry. Am J Gastroenterol. 2021;116(12):2357-2366.
-10. Carlson DA, Prescott JE, Baumann AJ, Kou W, Pandolfino JE. Validation of secondary peristalsis classification using FLIP planimetry. Neurogastroenterol Motil. 2021;33(11):e14192.
-11. Carlson DA, Baumann AJ, Prescott JE, Hungness ES, Pandolfino JE. Validation of clinically relevant thresholds of EGJ obstruction using FLIP planimetry. Clin Gastroenterol Hepatol. 2022;20(6):e1250-e1262.
-12. Carlson DA, Baumann AJ, Prescott JE, Triggs JR, Kou W, Kahrilas PJ, et al. A standardized approach to performing and interpreting functional lumen imaging probe planimetry for esophageal motility disorders: the Dallas Consensus. Gastroenterology. 2025;168(6):1114-1127.e5. DOI: 10.1053/j.gastro.2025.01.234
-13. Pandolfino JE, et al. Wireless pH monitoring: clinical utility. Am J Gastroenterol. 2003;98(4):740-749.
-14. Yadlapati R, Pandolfino JE, Fox MR, Gyawali CP, Roman S. Lyon Consensus 2.0. Gastroenterology. 2023;164(5):e1-e35.
-15. Shah SC, et al. Cost-effectiveness of physiologic testing in heartburn. Gastroenterology. 2022;163(1):44-57.
-16. Shah SC, et al. Cost-effectiveness of early motility testing in dysphagia. Clin Gastroenterol Hepatol. 2023;21(4):921-930.
-17. Hashimoto H, et al. Prolonged wireless pH monitoring increases diagnostic yield in patients with reflux symptoms and borderline 24-hour impedance pH. Dis Esophagus. 2025;38(2):doaf030. DOI: 10.1093/dote/doaf030
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2026 Juan I Olmos, John E Pandolfino

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.












